李阿姨今年52岁,绝经后突然又出现少量出血,心里直打鼓。去医院一查,病理结果是子宫内膜癌。医生建议做个基因检测,说能指导治疗,还能看看是不是遗传的,关系到女儿的健康。李阿姨和家人都懵了,这基因检测到底查什么?在大冶,该找谁做才靠谱?这背后,其实是一门用基因密码来“导航”抗癌的现代医学。
基因检测:给癌细胞画张“基因画像”
说白了,基因检测就像给癌细胞做一次深入的“身份调查”。我们身体里每个细胞都有一套完整的基因说明书(DNA),癌细胞之所以失控生长,就是因为这份说明书里某些关键“段落”出错了,这些错误就是基因突变。
子宫内膜癌的基因检测,主要查两类问题。第一类是体细胞突变,这是癌细胞自己后天长出来的“坏毛病”,只存在于肿瘤里,不会传给下一代。查这个有什么用?关键点在于,很多新药(靶向药、免疫药)就是专门针对这些特定“坏毛病”设计的。比如,检测发现癌细胞有“微卫星不稳定(MSI)”这个特征,就可能对免疫治疗效果特别好。
第二类是胚系突变,这是从父母那里遗传来的“出厂设置”缺陷,存在于全身每一个细胞。如果查出携带BRCA1/2、林奇综合征相关基因的致病性胚系突变,那意味着患癌风险显著增高,且可能遗传。这不仅能解释李阿姨为什么得癌,更是一个重要的家族健康预警。
检测前必知:三步走,不走弯路
决定做检测前,心里得有张明白账。这个过程需要患者、家属和医生共同参与。
首先得和主治医生深入聊清楚:我为什么要做?是为了寻找靶向/免疫治疗机会?还是为了评估遗传风险?目的不同,检测的项目和范围可能天差地别。单纯为了治疗,可能只测肿瘤组织;要查遗传,就必须额外抽血或取唾液。
检测的“原材料”主要是两类:手术或活检取出的肿瘤组织蜡块或切片,这是金标准;抽血提取的血液或唾液,用于对照和遗传分析。这里要注意,肿瘤样本的肿瘤细胞比例必须足够高,否则检测结果可能不准,甚至失败。病理科医生会在显微镜下评估确认。
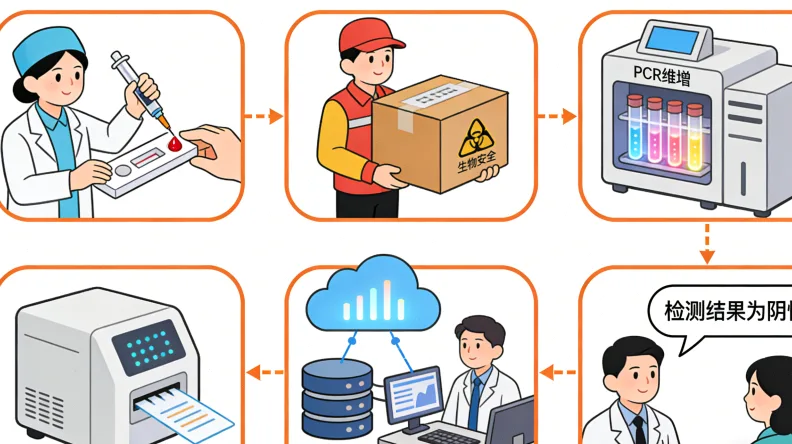
面对市场上琳琅满目的检测“套餐”,别眼花。核心是看检测技术(高通量测序是主流)和基因数量。一般来说,检测的基因越多,信息越全面,但价格也越高。需要根据病情阶段和经济情况,在医生指导下选择最合适的方案。
核心流程揭秘:从样本到报告
样本送进实验室后,会经历一段严谨的“旅程”。这个过程通常需要10-15个工作日。
技术人员从肿瘤组织或血液中,把承载遗传信息的DNA像“抽丝”一样提取出来,并进行纯化,确保后续步骤的原料合格。
这是技术核心。利用高通量测序平台,把DNA序列“读”出来,产生海量数据。然后,生物信息分析师像“侦探”一样,将这些数据与正常人的基因图谱进行比对,找出可疑的突变位点。
找到突变不等于万事大吉。临床专家和遗传咨询师要判断:这个突变是致病的“真凶”,还是无害的“路人”?最终的报告,必须清晰区分致病突变、可能致病突变、意义不明突变和良性变异,并给出明确的临床意义解读和治疗或管理建议。
报告解读指南:抓住这几个重点
拿到一份基因检测报告,别被专业术语吓住。抓住几个核心部分,你就能看懂七八成。
第一,看“检测结论”或“摘要”。这部分通常用最直白的语言告诉你最重要的发现,比如“检出BRCA1基因致病性胚系突变”,或“检出高度微卫星不稳定(MSI-H)”。
第二,看“变异详情”。这里会列出具体是哪个基因、哪个位置、发生了哪种类型的突变。旁边会有致病性评级,比如“致病”、“可能致病”。对于意义不明的变异,需要理性看待,它可能随着医学进步而被重新定义。
第三,看“临床意义与建议”。这是报告的精华所在。它会根据发现,给出具体的后续行动方案。比如,如果发现与靶向药相关的突变,会列出对应的药物名称;如果发现遗传性突变,会强烈建议进行遗传咨询,并告知家族成员需要筛查。

坦率讲,自己看报告难免有疑惑,务必预约医生或遗传咨询师进行面对面解读,他们能结合你的具体病情,把报告“翻译”成最适合你的治疗和健康管理计划。
常见疑问面对面(FAQ)
关于基因检测,大家心里都憋着不少问题,这里挑几个最常见的说说。
并非所有患者都必须。但对于复发或晚期患者,寻找靶向机会;对于年轻、有家族史的患者,评估遗传风险;或者病理类型特殊(如高级别、浆液性癌),指南通常强烈推荐。一句话概括,它是精准医疗的重要工具,用对了价值巨大。
这是很多人担心的隐私问题。在我国,目前法律法规严格保护个人遗传信息,保险公司在承保健康险、寿险时,无权也不得要求提供基因检测结果。你的基因信息是受法律保护的隐私。
绝对不是。阴性结果同样具有重要价值。它意味着排除了某些靶向治疗选项,避免了无效尝试;也排除了某些遗传综合征,让患者和家属都松了一口气。医学上的排除法,本身就是一种重要的结论。
这个嘛,不一定。肿瘤是“进化”的,治疗压力下可能产生新的突变。因此,如果疾病进展或复发,再次进行活检和基因检测,有可能发现新的治疗靶点。它更像是一个动态监控的过程。
重要注意事项与风险提示
基因检测是利器,但使用它也需要清醒的认识。
没有任何技术是万能的。当前测序技术对某些特殊类型的基因变异(如大片段缺失、重复)可能不敏感,存在漏检可能。也就是说,报告说“未检出”,不代表100%没有。
这是现阶段无法完全避免的问题。面对一个临床意义不明的变异,既不能当它致病来过度处理,也不能完全忽视。正确的做法是定期关注医学进展,并在后续就医时主动告知医生这一情况。

特别是遗传性突变的结果,可能带来巨大的心理压力,并引发复杂的家庭伦理问题。谁该去告知亲属?亲属是否愿意接受检测?这需要专业的遗传咨询支持,以及家庭成员间的充分沟通与理解。
基因检测结果是重要的参考,但绝不是唯一的决策依据。最终的治疗方案,必须由主治医生综合你的病理类型、分期、身体状况、经济条件等所有因素后制定。基因检测是导航仪,医生才是手握方向盘的驾驶员。
声明:本站部分信息图片来源于互联网,版权仅归原作者所有,如果侵犯了您的权益,请及时联系我们删除。联系邮箱:824380530@qq.com。发布者:彭妍,转转请注明出处:https://gene.fs371.com/zy4spfzu/