淋巴瘤为什么要做基因检测?说穿了有啥用?
很多家属拿到“淋巴瘤”诊断时,第一反应是懵的,紧接着医生可能建议做基因检测。您心里肯定会问:这到底是干嘛的?说白了,基因检测就像给淋巴瘤这个“敌人”做一次深入的“身份调查”。淋巴瘤不是一种病,而是一大类病,底下有近百种亚型。传统病理看形态,就像看人长相;而基因检测是看它的“内在基因密码”,更精准。
它的核心用处有三个。第一,帮助明确精准分型。有些淋巴瘤亚型长得像,但基因特征不同,治疗方案和预后天差地别。基因检测能一锤定音。第二,指导靶向用药。这是关键点。现在很多新药(靶向药、免疫药)不是对所有人都有效,它们只攻击带有特定基因靶点的癌细胞。检测就是为了找到这个“靶子”,实现精准打击,避免无效治疗。第三,评估复发风险和预后。通过分析一些特定的基因突变,可以预测疾病未来发展的凶猛程度,帮助医生和您判断治疗强度该多大,后续该如何监测。一句话概括,基因检测的目标就是:找到最对的路,用最准的药,估最清的险。
在沙湾,怎么判断一家机构正规不正规?
这个环节至关重要,直接关系到检测结果的准确性和后续治疗的可靠性。坦率讲,市面上检测机构很多,水平参差不齐。作为家属,您可以抓住几个硬核标准来判断。
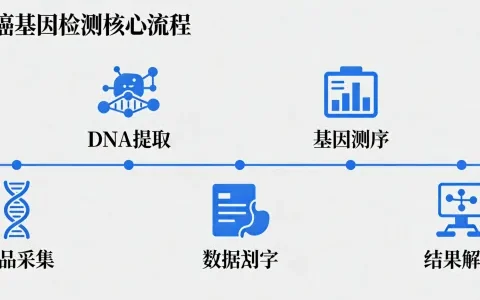
基因检测具体怎么做?从取样到报告的全流程
了解了为什么做和找谁做,咱们再捋一遍具体步骤。整个过程环环相扣,每一步都影响最终结果。
拿到基因检测报告,重点看哪里?
报告到手,看着密密麻麻的术语和数字,别慌。您不是要成为专家,而是抓住几个核心部分,以便和医生有效沟通。
第一,看检测概述和结论摘要。报告最前面通常会有个“总结”或“结论”部分,这里会用最直白的语言告诉您最重要的发现。比如:“检测到MYD88 L265P突变,支持淋巴浆细胞淋巴瘤诊断,且提示对BTK抑制剂(如伊布替尼)治疗可能敏感。”这是您首先要看懂的。
第二,看基因变异列表和临床意义。报告主体会列出所有检测到的有意义的基因变异。重点关注“临床意义”这一栏的描述,通常分为:“致病性/可能致病性”(与疾病明确相关)、“意义未明”(需要结合其他情况判断)、“良性”。对于“致病性”的突变,要仔细看后面关于靶向药物和预后关联的注释。
第三,看检测方法和技术局限性。这部分说明了用的是哪种技术(如NGS panel),检测了哪些基因,以及技术的局限性(比如不能100%覆盖所有突变类型)。了解这个,能帮助您理解报告的边界。如果报告里没找到您关心的特定基因或突变,可以询问医生是否在本次检测范围内。记住,报告是工具,最终的治疗方案必须由您的主治医生结合您的整体情况来制定。

关于淋巴瘤基因检测,家属最常问的几个问题
最后,咱们集中回答几个家属最关心的高频问题,希望能进一步打消您的疑虑。
问:基因检测是不是很贵?医保能报销吗?
怎么说呢,费用因检测技术、基因数量、机构而异,从几千到上万元不等。目前,大部分淋巴瘤基因检测项目尚未纳入国家医保常规报销目录,但部分地区的惠民保或特殊政策可能有覆盖。检测前,务必向机构和医院医保办咨询清楚。
问:用之前的病理组织做,时间久了还有效吗?
一般来说,规范保存(制成蜡块并在常温下存放)的病理组织,在数年甚至更长时间内都可以用于基因检测。但实验室在接收前会进行评估,如果组织降解严重或肿瘤细胞含量不足,可能会要求重新取样或告知检测失败风险。
问:检测结果如果是“意义未明”,怎么办?
这是很常见的情况,别紧张。“意义未明”意思是目前全球的医学研究还不足以明确这个突变对淋巴瘤的具体影响。它不代表没用,而是需要医生结合您的其他临床信息综合判断,并在未来随着医学进展持续关注。这类结果也可能为未来的研究提供线索。
问:做了基因检测,就一定能用上靶向药吗?
不一定,但能极大提高可能性。靶向药的使用取决于两个条件:第一,检测出明确的、有对应药物的靶点;第二,患者的身体状况和病情阶段适合使用该药物。检测的目的是为了“有机会用上”,避免盲目尝试。即便没有现有药物,结果也可能提示预后,或帮助您寻找合适的临床试验。
问:治疗过程中,需要反复做基因检测吗?
有可能。特别是在疾病复发、进展或耐药时,肿瘤的基因特征可能发生改变。此时再次检测,有助于发现新的耐药机制或靶点,为更换治疗方案提供依据。是否需要复测,完全由主治医生根据病情变化来决定。

声明:本站部分信息图片来源于互联网,版权仅归原作者所有,如果侵犯了您的权益,请及时联系我们删除。联系邮箱:824380530@qq.com。发布者:彭妍,转转请注明出处:https://gene.fs371.com/3yw2fj9y/