想象一下,两位战士面对同一片复杂战场,一位只有模糊的地形图,另一位却拥有标注了敌方火力点、补给线和薄弱环节的精密卫星地图。谁更有可能制定出有效的作战方案?血液肿瘤的治疗也是如此。基因检测,就是为医生和患者绘制的那张至关重要的“生命作战地图”。它不再是遥不可及的尖端科技,而是精准揪出疾病根源、指导用药、判断预后的核心工具。那么,在绥芬河,如何找到能绘制这份精准地图的可靠机构呢?这背后需要了解的科学门道,咱们今天就把它说透。
基因检测:血液肿瘤的“生命地图”
血液肿瘤,比如白血病、淋巴瘤、多发性骨髓瘤,本质上都是造血细胞“变坏”了。这个“变坏”的根源,深藏在细胞的基因里。说白了,是DNA序列上发生了特定的错误,也就是基因突变。这些突变就像错误的指令,让细胞无限增殖、拒绝死亡,最终导致疾病。
基因检测的目的,就是把这些错误的指令一个一个找出来。关键点在于,不同的错误指令,对应着完全不同的治疗策略。比如,慢粒白血病里的BCR-ABL融合基因,有特效靶向药格列卫;急性髓系白血病里的FLT3突变,提示预后较差且可能有对应的靶向治疗选择。不做检测,治疗就是“盲人摸象”,效果和风险都难以预估。做了检测,治疗就进入了“精准制导”时代,用药有依据,疗效可评估。
它的核心应用场景主要有三个:第一是辅助诊断与分型,让诊断更精确,避免误诊漏诊;第二是预后风险评估,判断疾病是“温和型”还是“凶猛型”,为治疗强度提供依据;第三是指导靶向治疗和微小残留病监测,选择对的药,并在治疗后监控是否还有“坏细胞”潜伏。这个嘛,你可以把它理解为治疗全程的导航仪。
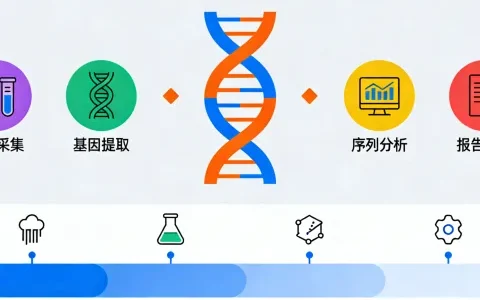
检测全流程:从样本到报告的旅程
了解了“为什么做”,咱们再看看“怎么做”。一次规范的基因检测,是一个环环相扣的科学流程,每个环节都至关重要。

如何选择靠谱的检测机构?
在绥芬河寻找血液肿瘤基因检测服务,坦率讲,直接在本地面向患者的检测实验室可能非常有限。更常见的模式是,本地的医院(如绥芬河市人民医院)采集样本后,与国内大型的第三方医学检验机构合作,将样本外送检测。因此,选择的核心不在于“本地有哪些实验室”,而在于“医院合作的是哪家检测机构”。作为患者和家属,你需要主动关注并了解以下几个硬指标:

看懂报告:抓住这几个关键点
拿到一份充满专业术语的基因检测报告,很多人会发懵。其实吧,你不需要成为专家,但需要会看几个核心部分:
第一,关注“检测结论”或“摘要”部分。这里通常会给出最直接的临床提示,比如“检测到XX基因的YY突变,该突变与ZZ疾病相关,提示预后不良,且可能从AA靶向药中获益”。这是报告的精华所在。
第二,查看“突变基因列表”。看看具体是哪些基因发生了突变。常见的血液肿瘤相关基因如FLT3、NPM1、TP53、JAK2、BCR-ABL等,你的主治医生会特别关注这些。
第三,理解“变异解读”。报告会对每个检出的突变进行分级,如“致病性”、“可能致病性”、“意义不明”等。临床决策主要依据“致病性”和“可能致病性”的突变,“意义不明”的突变需要结合临床其他信息综合判断,或后续进一步研究。
第四,注意“检测灵敏度”。特别是用于治疗后监测微小残留病(MRD)的报告,会注明检测的灵敏度(例如0.01%),这代表能多敏锐地发现残留的“坏细胞”。灵敏度越高,监测能力越强。
你必须了解的注意事项
基因检测是利器,但使用前也需要清楚它的边界和潜在问题。

常见问题集中解答
这里收集了几个大家最关心的问题,一次性说清楚。
不一定。关键在于“匹配”。对于初诊患者,一个覆盖该病种核心驱动基因和预后相关基因的、经过临床验证的套餐(通常几十到上百个基因),往往比一个盲目追求上千个基因、但解读能力跟不上的“大套餐”更具临床价值。选择应与主治医生充分沟通后决定。
通常需要。治疗前做,用于指导初始方案;治疗中或复发时做,可以监测是否出现新的耐药突变,为更换方案提供线索;治疗后达到深度缓解时做,用于监测微小残留病(MRD),评估复发风险。这是动态管理的过程。
费用因检测技术、基因数量、机构不同而差异很大,从几千元到上万元不等。目前,大部分血液肿瘤基因检测项目尚未被纳入国家基本医保的常规报销目录。但部分省市或特定项目(如BCR-ABL定量检测)可能有地方政策或进入医保谈判,具体情况需咨询当地医保部门和就诊医院。一些商业保险可能覆盖部分费用。
理论上可以,但强烈不建议。自行送检割裂了检测与临床治疗的紧密联系。样本采集、运输是否符合规范?临床信息提供是否完整?最重要的是,检测结果能否被你的主治医生认可和用于治疗?这些环节都容易出问题。最稳妥的途径,始终是通过你的诊疗医院进行委托检测。
声明:本站部分信息图片来源于互联网,版权仅归原作者所有,如果侵犯了您的权益,请及时联系我们删除。联系邮箱:824380530@qq.com。发布者:梁红,转转请注明出处:https://gene.fs371.com/2rd9daqv/