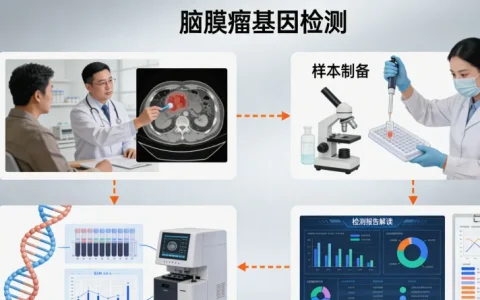
这个检测到底在测什么
呃……这个问题怎么解释才最清楚呢?这么说吧,可以把肿瘤想象成一座复杂的城市。Oncotype DX检测呢,就像派出一支专业的侦察队,专门去调查这座城市里21个关键“人物”(也就是21个特定基因)的活动情况。这1个基因不是随便选的,它们和肿瘤的生长、扩散以及对治疗的反应息息相关。检测结果会给一个分数,叫“复发评分”,范围在0到100之间。这个分数不是算命,而是基于大量临床研究数据,用数学模型算出来的一个风险评估值。分数高低,反映了早期激素受体阳性、HER2阴性这种特定类型乳腺癌,在手术后,光用内分泌治疗,未来十年内发生远处复发的可能性有多大。说白了,它是在评估肿瘤本身的“脾气性格”,是相对温和还是更具侵略性。
报告上的数字意味着什么
拿到报告,最显眼的就是那个复发评分(RS)。以我这么多年的观察,大家最关心的就是这个数字。通常,这个评分会被分成三个区间:低风险(比如RS<18)、中风险(比如RS在18-30之间)和高风险(比如RS≥31)。注意啊,这里的数值范围是参考,具体分界点可能随着研究深入有微调,一定要以报告上的解读为准。低风险分数,通常意味着肿瘤的生物学行为相对惰性,远处复发的概率较低。临床研究数据显示,对于这部分群体,在手术后单用内分泌治疗,其获益已经比较充分,增加化疗带来的额外好处非常有限,甚至可能抵不过化疗本身带来的副作用。高风险分数则相反,提示肿瘤侵袭性较强,增加化疗很可能显著降低复发几率,带来的生存获益大于化疗风险。而中风险区间,情况就复杂一些,需要更综合地判断。报告里通常还会列出那1个基因各自的表达情况,但这些细节交给临床遗传咨询师或主治医生去深挖就好,对患者而言,抓住核心的复发评分和风险分组是关键第一步。
哪些情况适合考虑做这项检测
这个检测不是所有乳腺癌都适用,它有非常明确的适用人群。根据国家相关的诊疗规范和临床指南,它主要针对早期(I或II期)、激素受体阳性(ER+和/或PR+)、HER2阴性,并且腋窝淋巴结阴性(或仅有微转移)的浸润性乳腺癌患者。为什么限定这么严格?因为支撑这个检测价值的大量临床研究证据,都来源于这个特定的人群。对于这些患者来说,手术后面临的一个核心决策就是:除了必须的内分泌治疗,到底还需不需要加上化疗?化疗不是“营养品”,它有明确的毒性。这时候,Oncotype DX检测提供的复发评分,就能给医生和患者一个非常重要的、基于肿瘤生物学特性的量化参考,帮助做出更个体化的选择。最终检测方案需结合临床实际情况,由主治医生全面评估后决定。
客观看待检测的价值与局限
话是这么说,可实际上,咱们也得明白它的边界。这项检测的核心价值,在于为上述特定人群的“化疗决策”提供强有力的辅助证据,避免过度治疗或治疗不足,实现真正的精准医疗。它基于的是全球数万例患者的长期随访数据,权威性很高。不过呢,它也不是“预言水晶球”。首先,它预测的是“远处复发”风险,而不是局部复发或对侧新发乳腺癌的风险。其次,个体差异较大,以下为群体统计数据,这个分数反映的是群体中的概率,具体到个人,永远存在不确定性。另外,检测结果需要放在完整的临床背景下来看,比如患者的年龄、整体健康状况、肿瘤大小等其他因素,医生都会综合考虑。千万记住,这个检测是重要的“参谋”,但绝不是唯一的“司令官”。
检测申请与实施的流程步骤
如果经过医生评估,认为适合进行这项检测,并且决定做了,流程一般是这样的。首先,需要由主治医生开具检测申请。然后,相关工作人员会协助准备必要的材料,包括病理切片(通常是当初手术或活检的蜡块或白片)和对应的病理报告。这些材料会由新乐万核医学基因检测咨询中心这样的受理中心,按照标准操作流程进行接收、核对和信息登记。样本随后会被送往具有相应资质的实验室进行检测。检测本身是在肿瘤组织上进行的,不需要重新抽血或穿刺。从样本寄出到拿到报告,通常需要一两周左右的时间。报告出来后,受理中心会将其返回给申请医生。最重要的一步来了:一定要预约您的主治医生或临床遗传咨询师,面对面详细解读报告。以下信息仅供参考,具体方案需主治医生确定。他们会结合您的全部情况,解释分数的具体含义,并讨论后续的治疗选择。
声明:本站部分信息图片来源于互联网,版权仅归原作者所有,如果侵犯了您的权益,请及时联系我们删除。联系邮箱:824380530@qq.com。发布者:梁红,转转请注明出处:https://gene.fs371.com/0kh877he/